Pathologies Hématologiques non malignes
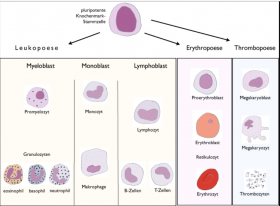
RHéOP prend en charge des enfants et adolescents atteints de pathologies hématologiques non maligne ou Immunologiques.
Consultez la liste des pathologies prises en charge dans le domaine de l’hématologie bégnine en région PACA-Corse :> TABLEAU DES PRISES EN CHARGE
A savoir : La Société d’Hématologie et Immunologie Pédiatrique (SHIP) est la société savante de référence pour les pathologies immuno-hématologiques non malignes. Son principal objectif est d’améliorer les soins pour les enfants atteints d’une de ces pathologies. Des informations pertinentes sont disponibles sur son site internet : http://www.sitedelaship.fr/
Dernière mise à jour le 11 septembre 2023
